Prehľad
Určité génové mutácie súvisia s nemalobunkovým karcinómom pľúc (NSCLC). Jedna z týchto mutácií môže mať vplyv na typ liečby, ktorú lekár odporučí.
Gény sú pokyny, vďaka ktorým naše telá bežia. Povedia našim bunkám, ktoré bielkoviny majú vyrobiť. Proteíny kontrolujú, ako rýchlo bunky rastú, delia sa a prežívajú.
Niekedy sa gény menia. Môže sa to stať skôr, ako sa človek narodí, alebo neskôr v živote. Tieto zmeny sa nazývajú mutácie. Tieto zmeny môžu mať vplyv na určité funkcie v našom tele.
Génové mutácie môžu zabrániť tomu, aby sa DNA sama opravila. Môžu tiež umožniť bunkám nekontrolovateľne rásť alebo žiť príliš dlho. Nakoniec tieto ďalšie bunky môžu vytvárať nádory, a tak začína rakovina.
Germline vs. somatické mutácie
Génové mutácie, ktoré spôsobujú rakovinu pľúc, sa môžu vyskytnúť jedným z dvoch rôznych spôsobov.
Somatické mutácie sú získané mutácie. Sú najčastejšou príčinou rakoviny.
Stávajú sa, keď ste v priebehu svojho života vystavení chemikáliám, tabaku, UV žiareniu, vírusom a iným škodlivým látkam.
Zárodočné mutácie sú dedičné mutácie. Prechádzajú z matky alebo otca na svoje dieťa cez vajíčko alebo spermie. Asi 5 až 10 percent všetkých druhov rakoviny je dedičných.
Typy génových mutácií pri rakovine pľúc
Niekoľko rôznych mutácií génov pomáha šíreniu a rastu nemalobunkových karcinómov pľúc (NSCLC). Toto sú niektoré z najbežnejších mutácií génov:
TP53
The TP53 gén je zodpovedný za produkciu nádorového proteínu p53. Tento proteín monitoruje bunky na poškodenie DNA a pôsobí ako tumor supresor. To znamená, že chráni poškodené bunky pred príliš rýchlym alebo nekontrolovateľným rastom.
Mutácie TP53 sú bežné pri rakovine a vyskytujú sa asi u 50 percent všetkých NSCLC. Spravidla sa získavajú a vyskytujú sa u fajčiarov aj u ľudí, ktorí nikdy nefajčili.
Výskum naznačuje, že mutácie TP53 kombinované s mutáciami génu EGFR, ALK alebo ROS1 sú spojené s kratšou dobou prežitia.
Diskutuje sa o tom, či by ľudia s rakovinou mali byť vždy testovaní na genetické mutácie TP53, pretože na liečbu tejto mutácie ešte neexistuje cielená terapia.
Výskum cielených terapií TP53 stále pokračuje.
KRAS
Mutácia génu KRAS sa nachádza v asi 30 percentách všetkých NSCLC. Je to bežnejšie u ľudí, ktorí fajčia. Vyhliadky pre ľudí s týmto typom genetickej zmeny nie sú také dobré, ako pre ľudí bez nich.
EGFR
Receptor epidermálneho rastového faktora (EGFR) je bielkovina na povrchu buniek, ktorá im pomáha rásť a deliť sa. Niektoré bunky NSCLC majú príliš veľa tohto proteínu, vďaka čomu rastú rýchlejšie ako zvyčajne.
Až 23 percent nádorov NSCLC obsahuje mutáciu EGFR. Tieto mutácie sú bežnejšie u určitých skupín ľudí, vrátane žien a nefajčiarov.
ALK
Asi 5 percent nádorov NSCLC má mutáciu génu pre anaplastickú lymfómkinázu (ALK). Táto zmena je bežná u mladších ľudí a nefajčiarov. Umožňuje rast a šírenie rakovinových buniek.
MET a METex14
The MET gén je zmenený až u 5 percent všetkých NSCLC. MET-pozitívne karcinómy pľúc bývajú agresívnejšie ako karcinómy bez tejto mutácie.
Delécia exónu 14 MET (METex14) je typ mutácie MET, ktorá je spojená s asi 3 až 4 percentami NSCLC.
BRAF
Asi 3 až 4 percentá NSCLC majú pozitívny test na mutácie BRAF. Väčšina ľudí, ktorí majú tieto mutácie, sú súčasní alebo bývalí fajčiari. Tieto mutácie sú tiež bežnejšie u žien ako u mužov.
ROS1
Táto mutácia ovplyvňuje 1 až 2 percenta nádorov NSCLC. Často sa vyskytuje u ľudí, ktorí sú mladší a nefajčia.
Rakoviny pozitívne na ROS1 môžu byť agresívnejšie a môžu sa šíriť do oblastí ako mozog a kosti.
Niektoré z menej bežných mutácií spojených s NSCLC zahŕňajú:
- NRAS
- PIK3CA
- RET
- NTRK
- HER2
Testovanie génových mutácií
Keď vám prvýkrát diagnostikujú NSCLC, váš lekár vás môže vyšetriť na prítomnosť určitých genetických mutácií.
Tieto testy sa nazývajú molekulárna analýza, biomarkery alebo genomické testy. Poskytnú vášmu lekárovi genomický profil vášho nádoru.
Vedieť, či máte jednu z týchto mutácií, pomôže vášmu lekárovi zistiť, ktorá liečba by pre vás mohla najlepšie vyhovovať. Cielená liečba pracuje na rakovinách s EGFR, KRAS, ALK a inými génovými mutáciami.
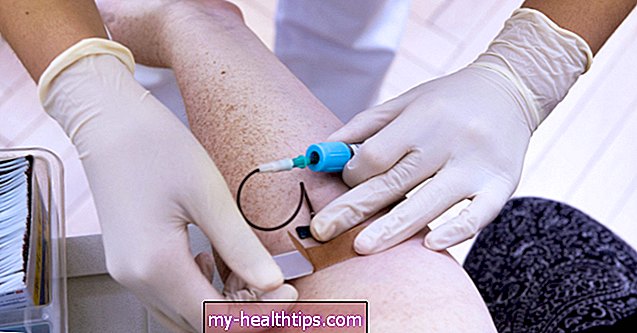
Genetické testy používajú vzorku tkaniva z nádoru, ktorú vám lekár odobral počas biopsie. Vzorka tkaniva ide do laboratória na testovanie. Krvný test môže tiež zistiť mutáciu génu EGFR.
Získanie výsledkov môže trvať 1 až 2 týždne.
Liečba špecifických mutácií
Liečba, ktorú lekár odporučí, je založená na výsledkoch vašich genetických testov, ako aj na vašom type a štádiu rakoviny.
Niekoľko cielených liekov lieči mutácie génov NSCLC. Môžete ich dostať ako sólo ošetrenie. Spárujú sa tiež s chemoterapiou, ďalšou cielenou liečbou alebo inou liečbou rakoviny pľúc.
Inhibítory EGFR blokujú signály z proteínu EGFR, ktorý pomáha pri rakovine s týmto typom mutácie rásť. Táto skupina liekov zahŕňa:
- afatinib (Gilotrif)
- dacomitinib (Vizimpro)
- erlotinib (Tarceva)
- gefitinib (Iressa)
- Necitumumab (Portrazza)
- osimertinib (Tagrisso)
Lieky, ktoré sa zameriavajú na mutácie génov ALK, zahŕňajú:
- alektinib (Alecensa)
- brigatinib (Alunbrig)
- ceritinib (Zykadia)
- krizotinib (Xalkori)
- lorlatinib (Lorbrena)
Cielené terapie pre rakovinu pľúc s pozitívnym ROS-1 zahŕňajú:
- ceritinib (Zykadia)
- krizotinib (Xalkori)
- entrektinib (Rozlytrek)
- lorlatinib (Lorbrena)
Lieky, ktoré sa zameriavajú na mutácie BRAF, zahŕňajú:
- dabrafenib (Tafinlar)
- trametinib (mekinista)
Liečivo kapmatinib (Tabrecta) lieči rakovinu pľúc mutáciou METex14.
Ak v súčasnosti nie je k dispozícii žiadny liek na vašu špecifickú mutáciu, môžete mať nárok na klinické skúšanie. Tieto štúdie testujú nové cielené terapie.
Testovanie vám môže poskytnúť prístup k novému lieku pre váš typ NSCLC skôr, ako bude k dispozícii všetkým ostatným.
Jedlo so sebou
Liečba NSCLC bývala univerzálna. Všetci dostávali rovnaký režim, ktorý často zahŕňal chemoterapiu.
V súčasnosti sa množstvo liečebných postupov zameriava na špecifické génové mutácie. Váš lekár by vám mal diagnostikovať nádor, keď vám diagnostikujú, a oznámi vám, či ste dobrým kandidátom na cielený liek.
Môžete mať nárok na klinické skúšanie, ak v súčasnosti nie je pre vašu mutáciu k dispozícii žiadny liek.
Prečítajte si článok v španielčine.
















.jpg)




-force-be-with-you.jpg)

